Hoe maak je een G-schema en topografische analyse? (+ oefenvragen)

In deze serie bespreken we:
- G-schema en topografische analyse maken (dit artikel);
- Niveaus van gedachten leren herkennen;
- Vervormingen herkennen en uitdagen van gedachten;
- Gedragsexperimenten opzetten;
- Een holistische theorie/casusconceptualisatie maken.
Na het lezen van deze blogs en het doen van de oefeningen zal je je meer bedreven voelen in het toepassen van de verschillende CGT-technieken.
CGT is een praktische manier om psychische problemen van patiënten te behandelen en geeft de psycholoog een duidelijke houvast. Dat geldt niet alleen als behandelinterventie, want verschillende technieken binnen de CGT, zoals de ‘functieanalyse’ en ‘betekenisanalyse’, dienen tevens als belangrijk diagnostisch instrument om te bepalen welke behandelinterventies moeten worden overwogen. Je kunt hierover meer lezen in het boek dat ik heb geschreven voor beginnend psychologen: Fundamentele vaardigheden in gesprekstherapie. Onderstaand artikel kan worden gelezen als een verdieping, of extensie, van dat hoofdstuk in het boek.
Dat gezegd hebbende is CGT zeker niet de enige manier van therapie geven, en het is ook niet effectiever dan andere psychotherapievormen (o.a. Shelder, 2018). Door de jaren heen zal je merken dat andere vormen van (psycho)therapie je wellicht ook gaan aanspreken, en zal je je daarin kunnen bekwamen. Of je gaat de behandelinterventies mixen die je hebt geleerd, wat ook wel ‘eclectisch werken’ wordt genoemd. Als beginnend therapeut kan het helpen om te oefenen met wat nu de meest onderwezen therapievorm is, vandaar dit artikel.
Het G-schema
De basis van de CGT is het G-schema. De aanmeldklacht is vaak het problematische gedrag dat gepaard gaat met een negatief gevoel, zoals vermijding uit angst, tot niets komen uit somberheid, of woede-uitbarstingen vanuit opgekropte spanning. In het G-schema wordt vastgelegd wat de specifieke Gebeurtenis is waarin dit plaatsvindt, welke Gedachten iemand over deze gebeurtenis heeft, tot welke Gevoelens deze gedachten leiden, welk Gedrag daarop volgt, en welke Gevolgen het gedrag vervolgens heeft.
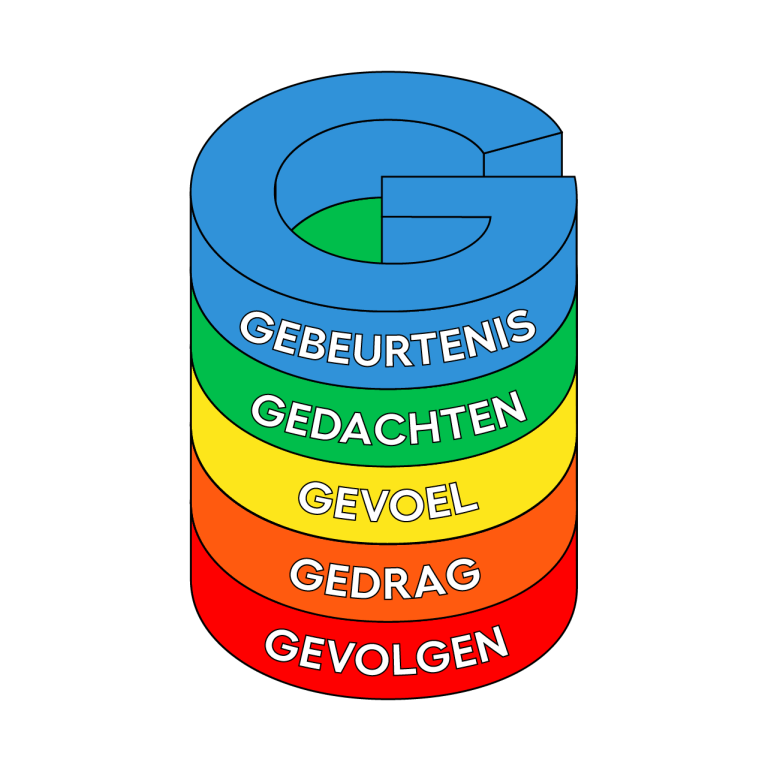
Binnen de CGT wordt uitgegaan van een lineair verband, van gebeurtenis tot gevolg. Echter, er zijn ook twee ‘loops’ binnen dit model aanwezig:
- Negatieve gedachten over jezelf kunnen leiden tot een somber gevoel. En vanuit deze somberheid kunnen vervolgens weer negatieve gedachten komen, wat het sombere gevoel bevestigt of bekrachtigt;
- Negatieve gedachten over dat je saai bent op een verjaardag bijvoorbeeld, kunnen leiden tot afwezig, saai gedrag, waardoor je niet in gesprek raakt en de oorspronkelijk gedachte dat je saai bent wordt bevestigd. Deze loops zijn dus instandhoudende factoren, het houdt de problematiek in stand of verergert het.
Het doel van een G-schema kan zijn om inzichtelijk te maken in welke situaties het probleemgedrag zich voordoet en wat de consequenties hiervan zijn. Het is de bedoeling met de patiënt een gebeurtenis te onderzoeken waarin hij problematisch gedrag vertoont. Vervolgens probeer je samen de niet-helpende gedachten te ontmantelen en een helpende gedachte te formuleren, en de patiënt te motiveren tot meer constructief gedrag. In andere artikelen zal ik ingaan op de manieren waarop je dat kan doen. Voor nu de focus op het G-schema: dit biedt een ingang in het helder krijgen wat er nu precies gebeurt bij de patiënt.
Introductie van het G-schema
Je introduceert het G-schema vaak al in het begin van de therapie, nadat je psycho-educatie hebt gegeven over de klacht of het probleemgedrag. Het probleemgedrag hangt samen met de aanmeldklacht. Je kan het G-schema introduceren met: “Om zicht te krijgen op (het probleemgedrag) is het belangrijk om te weten in welke situaties dit voorkomt, wat hieraan vooraf ging, en wat de consequenties er van waren. Een schema kan ons hierbij helpen. Zullen we samen eens kijken naar een recente gebeurtenis waarin je last had van (het probleemgedrag)?” Je kan vervolgens op een whiteboard, flipover, of vel papier beginnen met ‘gebeurtenis’ opschrijven, en zo het schema als in Tabel 1 uitwerken:
Tabel 1. Het G-schema

Ga de 5 g’s op chronologische volgorde af. Hieronder zal ik verder ingaan op hoe je deze secuur kan uitvragen. Het kan voor patiënten overweldigend zijn om een heel G-schema door te werken als CGT nieuw is voor ze. Het is dan een overweging om te beginnen met de eerste drie g’s: ‘gebeurtenis’, ‘gedachten’ en ‘gevoel’. In een volgend gesprek kan je dieper ingaan op de overige twee g’s: gedrag en gevolgen.
De vijf G’s
Gebeurtenis: laat de patiënt kort een situatie beschrijven waarbij zijn emotie hoog opliep en het probleemgedrag zichtbaar werd. Waar was hij? Met wie? Wat gebeurde er? Laat hem beschrijven wat iemand van buitenaf zou zien als hij door de lens van een camera zou kijken naar deze situatie. Het gaat om feiten, het moet observeerbaar zijn. Dit is bedoeld om zijn interpretatie van de situatie los te koppelen van de feitelijkheden van de situatie. Hij zal vaak in eerste instantie een subjectieve beschrijving geven van de gebeurtenis, maar dat is niet erg: de patiënt laat daarmee vaak al direct weten waar de ‘pijn’ zit. Dat houd je in je achterhoofd als je gaat vragen naar gedachten en gevoelens.
Gedachten: je vraagt welke specifieke, belangrijke gedachten de patiënt had ten tijde van de gebeurtenis. De gedachten kunnen betrekking hebben op een prikkel van buitenaf (zoals het geluid van een ambulance, of de blik van een ander), van binnenuit (zoals hartkoppingen bij een patiënt met paniekklachten), of ze kunnen gaan over hoe hij zichzelf beleeft (als iemand schreeuwt en de patiënt schrikt daarvan, dan kan hij de gedachte hebben dat hij het laf vindt van zichzelf dat hij schrikt). De gedachten die iemand beschrijft kunnen ook beelden zijn.
Typische vragen die je kunt stellen zijn: “wat dacht je op dat moment?”, “welke gedachtes gaven jou die sterke emotie?”, en “waar ben je bang voor dat zou kunnen gebeuren?”. Als iemand zegt “ik vind het niet leuk dat ze dat zegt” en bij de emotie ‘woedend’ aangeeft, vraag ik door: “als ik iets niet leuk vind, dan word ik niet gelijk woedend. Wat maakte jou nou zo kwaad op dat moment?’ Op deze manier leer je de patiënt woorden geven aan zijn gevoel, een belangrijke vaardigheid voor ieder mens om te ontwikkelen. In de regel gaat het bij angstklachten om gedachten over negatieve gevolgen, en bij boosheid/woede gaat het om gedachten met betrekking tot een negatieve betekenisverlening (ten Broeke et al., 2008).
Let er op dat de gedachten die de patiënt uitspreekt geen vragen zijn. Dus als hij zegt dat een gedachte in een bepaalde situatie was: ‘wat moet ik nou?’ of ‘wat zal hij wel niet denken van me?’, stel dan de vraag “en wat is het antwoord op die vraag?”
Als je de gedachten hebt genoteerd, ben je nog niet klaar. Je vraagt vervolgens hoe geloofwaardig deze gedachten waren vlak voordat het probleemgedrag plaatsvond, op een schaal van 0 tot 100. Een vraag die je kan stellen is: “Op een schaal van 0 tot 100, hoe geloofwaardig achtte je deze gedachte op dat moment?” Deze geloofwaardigheid vraag je uit omdat je er later in de behandeling, tijdens het uitdagen van gedachten en tijdens de gedragsexperimenten, op terugkomt. Je kan dan meten of er verandering heeft plaatsgevonden.
Gevoel: laat de patiënt vervolgens vertellen welke emotie hij op dat moment het sterkst ervaarde. Vaak worden enkele basisemoties genoemd die onder te brengen zijn onder de zogenaamde vier b’s: boos, bang, blij en bedroefd, waarbij soms ‘beschaamd’ als vijfde b wordt toegevoegd, hoewel dit geen erkende basisemotie is (Ekman, 2008). Typische vragen die je kunt stellen zijn: “welke emotie riep dit bij je op?”, “welke emoties gaven deze gedachten je?” Iemand kan meerdere emoties ervaren tijdens een gebeurtenis, je schrijft ze allemaal op. Probeer wel elke emotie te koppelen aan een (passende) gedachte.
Als je de emotie achterhaald hebt vraag je hoe sterk de emotie was op een schaal van 0 tot 100 op het moment dat de gebeurtenis zich voltrok, net als bij de gedachten. Het gaat dus niet om hoe sterk de emotie wordt ervaren op het moment dat hij met jou in gesprek is erover, maar hoe sterk de emotie was toen hij nog in de situatie zat. Een vraag die je kan stellen is: “stel dat 100% het meest ellendige gevoel weergeeft dat je je maar kan voorstellen, en dat 0% voor totaal niet ellendig staat, hoe ellendig voelde je je dan toen het gebeurde?”
Voor het esthetisch gemak worden de basisemoties ‘gevoel’ genoemd zodat alle termen binnen het G-schema met een ‘G’ beginnen. Dit kan tot verwarring leiden bij patiënten, dus leg uit dat met emotie en gevoel hetzelfde wordt bedoeld hier. Vanuit diezelfde esthetische overwegingen beginnen alle basisemoties in dit schema met een ‘B’, maar verrassing/verbazing en walging zijn basisemoties (Ekman, 2008) die hierdoor buiten de boot vallen. Uiteraard kunnen deze basisemoties ook aanleiding zijn voor het probleemgedrag, net als complexe emoties als jaloezie, schuld, of bezorgdheid. Overigens wordt ‘blij’ zelden gebruikt, tenzij iemand manisch is en blij zijn juist de emotie is die tot problematisch gedrag leidt. Probeer deze ‘g’ dus met enige flexibiliteit te benaderen.
Gedrag: je vraagt wat de patiënt heeft gedaan in de beschreven situatie: “wat deed je in deze situatie toen je je zo voelde?”. Als je verschillende G-schema’s invult met de patiënt kan je zicht krijgen op een door de patiënt algemeen gehanteerde (overlevings)strategie, of coping. Zo kan iemand bij angst bijvoorbeeld altijd de situatie uit de weg gaan, bij een ruzie altijd het conflict op zoeken, bij kritiek niks zeggen, bij stress afleiding zoeken, etc.
Gevolgen: je onderzoekt de voor- en nadelen van het genoemde gedrag op korte en lange termijn. Typische vragen zijn: “wat zijn de gevolgen van het gedrag voor jou?” en “wat zijn de voor- en nadelen van je gedrag? Op korte en lange termijn?”
Om een voorbeeld te zien van hoe je een G-schema uitvraagt, kan je kijken op de VGCtube. Ook zijn er G-schema apps om mee te oefenen of om mee te geven aan de patiënt. Uiteindelijk wil je dat de patiënt zijn eigen G-schema’s kan invullen. In het begin neem je daarin zelf nog de leiding, langzaam geef je die over aan de patiënt.
Een ingevuld G-schema
Stel dat de patiënt zich aanmeldt met klachten rondom vermijding, en je vult samen met hem een G-schema in dat gaat over het niet uiten van zijn mening tijdens een vergadering, dan kan een G-schema er als volgt uitzien:

Intensiteit van emoties in schaalvorm weergegeven:

Meerdere G-schema’s invullen
Het leren herkennen van gedachten, gevoelens, en gedrag in bepaalde situaties is een vaardigheid. Hoe meer de patiënt dit oefent, hoe beter hij wordt in het herkennen van zijn eigen patronen. Als opdracht voor thuis kan je meegeven om enkele G-schema’s te maken van de momenten die zich gedurende de week voordoen waarin het probleemgedrag of problematische gevoelens zichtbaar worden. Deze registratieopdracht verschaft inzicht in terugkerende gedachtes en gevoelens. Dit wordt later ook gebruikt in de therapie ter verdieping, en zal in andere artikelen ook aan bod komen.
Je kan ook overwegen om de patiënt het G-schema in te laten vullen alsof hij dezelfde situatie beleeft door de ogen van een ander, iemand die niet bang is om kritiek te krijgen in bovenstaand geval. Wat zou die ander denken? Voelen? Doen? En wat zijn daarvan de gevolgen? Hoe sterk zijn zíjn emoties, en hoe geloofwaardig zijn zíjn gedachtes? Je kan vervolgens de G-schema’s naast elkaar leggen en stilstaan bij de verschillen. Ook kan je stilstaan bij hoe de patiënt denkt dat het komt dat zijn gedrag niet helpt in deze situatie. Vaak is het zo dat het gedrag het probleem in stand houdt: het vermijden van het geven van zijn mening maakt dat hij gespannen en ongelukkig blijft op zijn werk.
Topografische analyse
In het verlengde van het uitvragen van het G-schema ligt de topografische analyse. Waar je bij het G-schema stil staat bij een specifiek moment dat voor de patiënt emotioneel was, bekijk je met een topografische analyse de gebeurtenis waarin het probleemgedrag plaatsvond in zijn geheel. Je bekijkt van stap tot stap de gebeurtenissen en het gedrag dat voorafgaand aan het problematische gedrag plaatsvond, en de gebeurtenissen die hierop volgden. Wat gebeurde er die avond allemaal waardoor patiënt uit zijn stekker ging? Wat deed hij vlak voordat het mis ging? En hoe reageerde de partner van patiënt toen dat gebeurde? Wat hielp hem later op de avond om weer rustig te worden? Het is de bedoeling om de gebeurtenis in een groter geheel te zien en met de patiënt terug te kijken alsof het een video-opname is. Je vraagt of de patiënt dit wil doen door zich de situatie zo levendig mogelijk te herinneren en je onderbreekt hem geregeld om de verdieping in te gaan. Dit kan soms confronterend zijn en patiënten kunnen de neiging hebben om de pijnlijke momenten over te slaan of te bagatelliseren. Het geven van woorden aan deze situaties en gevoelens is niet alleen helpend voor de patiënt, maar ook voor jou als psycholoog. Als de situaties goed zijn uitgevraagd kunnen meer gerichte interventies worden overwogen, gebaseerd op de topografische analyse. Het helpt dus om 2 of 3 sessies te plannen om dit goed helder te krijgen.
Oefenvragen
Praktijksituatie 1
Een opwarmertje. Noteer wat een gebeurtenis, gedachte, gevoel of gedrag is. Soms zijn er meerdere mogelijkheden:

Praktijksituatie 2
Frank is in behandeling omdat hij overmatig bang is voor de negatieve mening van andere mensen. Je vraagt Frank of hij een beschrijving wil geven van de meest recente gebeurtenis waarin hij deze emotie sterk voelde, zodat je de ‘gebeurtenis’ kan beschrijven. Je pakt je pen en gaat bij je flipover staan terwijl Frank je het volgende vertelt: “ik was eten bij een paar vrienden, en mijn vriendin Maartje had iedereen verteld dat ze zwanger was. Iedereen was heel blij, en we hadden taart mee. Dat wist ik van te voren. Ze zette de taart op tafel en vroeg opeens of ik de taart wilde aansnijden! Voor al die mensen! Iedereen zat te kijken, en ik durfde dat niet, ik schaamde me rot. Wat als het mis gaat? Wat als ik een te groot stuk of juist een te klein stuk snijd? Ik vroeg of ze het niet zelf wilde doen, dus toen werd ze pissig. Ze werd boos op mij en sneed soort van bozig de taart aan. Echt heel klote, want nu denk ik dat ze nog steeds boos is op mij.” Wat noteer je bij gebeurtenis als je dit verhaal hoort, dus wat zou een camera zien vlak voordat het probleemgedrag zich voordoet?
Gebeurtenis: …
Praktijksituatie 3
John vertelt dat zijn vrouw zat te gapen terwijl hij vertelde over wat hij had meegemaakt op werk. Bij gebeurtenis wil hij dat je opschrijft: “mijn vrouw vindt mijn verhalen over werk niet interessant.” Wat klopt er niet aan deze gebeurtenis? Hoe zou je hem kunnen verbeteren hierin?
Gebeurtenis: …
Praktijksituatie 4
Ester beschrijft een gebeurtenis waarbij ze ruzie had met haar vriend, waarbij ze hem heeft geslagen. Ze vertelt dat ze vooral overspoeld werd door boosheid en kan zich niet herinneren wat ze dacht. Welke vraag kan je stellen om toch enig inzicht te krijgen in haar gedachten?
Therapeut: …
Praktijksituatie 5
Willem snapt het verschil niet goed tussen gedachten en gevoelens. Hoe kan je dit verschil uitleggen?
Therapeut: …
Praktijksituatie 6
Mark vult samen met jou een G-schema in en zet bij gedachten neer: ‘Paniek!’ en bij gevoel schrijft hij: ‘Het voelt alsof ik doodga’. Wat gaat hier niet goed? En hoe zou je kunnen reageren?
Therapeut: …
Praktijksituatie 7
Jolanda bespreekt de relatiebreuk met haar vriend. Ze geeft bij het G-schema bij gevoel aan: “ik voelde me in de steek gelaten.” Wat gaat er niet goed? Hoe ga je hier op reageren?
Therapeut: …
Praktijksituatie 8
Thomas werd uitgescholden op school en schrijft bij gevoel op: “ik kon voor mijn gevoel niet meer bewegen” en noteert bij gedrag: “ik bleef stokstijf stilstaan.” Wat klopt er niet? En wat ga je hierover zeggen?
Therapeut: …
Praktijksituatie 9
Je hebt Joris gevraagd om de afgelopen week eens G-schema’s te maken van de situaties waarin hij vastloopt. Als je hem vandaag ziet vertelt hij je dat hij de G-schema’s niet heeft gemaakt. Hij zegt: “het zit allemaal in mijn hoofd, ik hoef die G-schema’s niet te maken. Ik weet precies wat er speelt”. Hoe reageer je hierop?
Therapeut: …
Oefensituatie 10
Mick geeft aan dat hij een probleem heeft met gokken. Je wil met hem een topografische analyse doen en een situatie van twee dagen eerder uitvragen. Hij heeft die avond enorm veel zin gehad om te gokken. Na lang uitstellen is hij toch naar het casino geweest. Als je vraagt hoe die avond is verlopen, merk je dat hij er snel door heen vliegt: “ja, ik kreeg opeens heel veel zin en voordat ik het wist was ik in het casino. Stom natuurlijk. Gelukkig stond ik na een uur weer buiten.” Bedenk een paar vragen waardoor Mick langer stilstaat bij wat er is gebeurd, kortom, vragen die het gesprek kunnen ‘vertragen’.
Therapeut: …
Mogelijke antwoorden
Praktijksituatie 1

Praktijksituatie 2
Het probleemgedrag is het vermijden van de spannende situatie door aan zijn vriendin te vragen of ze zelf de taart wil aansnijden. De gebeurtenis wordt dan: Ik ben bij vrienden op bezoek en mijn vriendin vraagt mij of ik de taart wil aansnijden.
Praktijksituatie 3
Het is belangrijk om feitelijk te blijven bij de ‘gebeurtenis’. Een camera kan niet oppikken of iemand iets interessant vindt of niet. Meer passend lijkt: “Ik vertel over wat er is gebeurd op werk en mijn vrouw begint te gapen”.
Praktijksituatie 4
“Als je er nu zo over nadenkt, welke gedachtes zou je dan kunnen hebben gehad op dat moment?”
Praktijksituatie 5
“Gedachten zijn ideeën die je hebt. Je denkt ze in woorden of in beelden. Gevoelens zijn je emoties, zoals verdriet, boosheid en angst.”
Praktijksituatie 6
Goed dat je dit hebt opgeschreven, je kan het helder verwoorden. Wel wil ik je een suggestie meegeven. De meeste mensen vinden het moeilijk om gedachten en gevoel te onderscheiden van elkaar, en dat is ook niet makkelijk. Zoals ik het zie had je de gedachte dat je doodging en kreeg je daarna de emotie van paniek, je werd er bang van. Is het te volgen als ik dit zo zeg? Of zullen we samen nog eens kijken naar het verschil tussen gedachtes en gevoel?
Praktijksituatie 7
Ze verwart de stimulus met de emotie. Ze was in de steek gelaten, de vraag is welke emotie dit opriep bij haar. Je zou kunnen reageren met: “Je bent inderdaad in de steek gelaten door hem. Maakt dat je boos, bang, of verdrietig?
Praktijksituatie 8
Hij beschrijft twee keer zijn gedrag, maar geen emotie. Je zou kunnen zeggen: “Je hebt goed verwoord wat je gedrag was in deze situatie. Welke emotie heb je nou heel sterk gevoeld waardoor je je niet kon bewegen, denk je?”
Praktijksituatie 9
Het is mogelijk dat de patiënt dit gebruikt als excuus om geen G-schema’s bij te houden, mogelijk houdt hij zelfreflectie af. Je zou op de volgende, ego-sparende manier, kunnen reageren: “Het lijkt me heel fijn om zo’n goed geheugen te hebben, en dat kunnen we goed gebruiken voor onze sessie vandaag. Hoewel ik je niet kan dwingen om G-schema’s in te vullen, kunnen G-schema’s je wel helpen om patronen te herkennen in je leven. Patronen die je zelf misschien niet zo snel zou zien, totdat we de G-schema’s naast elkaar leggen. Dit kan helpen om je therapie te versnellen. Is dat te volgen?”
Praktijksituatie 10
- Je gaat er snel doorheen Mick. Laten we even terug gaan naar het begin: wat ging er door je heen toen de trek zo toenam?
- Je gaat heel snel opeens, en ik wil het graag goed begrijpen. Wat was je overweging om tóch te gaan gokken?
- Wat ik je wil vragen is om de situatie als een film af te spelen voor me, zodat ik het helemaal kan volgen. Ik zal je daarom soms vragen in te zoomen of terug te spoelen. Zullen we nog een keer beginnen bij het begin? Je was thuis en de trek om te gokken nam toe…
Bronvermelding
Deze blog is geschreven door auteur en gz-psycholoog Gerrie Bloothoofd. Hij schreef de blog in opdracht Vlokhoven opleidingen. De inhoud van de blog is voor een deel afkomstig uit zijn boek Fundamentele vaardigheden in gesprekstherapie.
Geraadpleegde literatuur
- Bloothoofd, S.G. (2021). Fundamentele vaardigheden in gesprekstherapie. Boom.
- Ekman, P. (2008). Gegrepen door emoties. Nieuwezijds B.V.
- Shedler, J. (2018). Where is the evidence for “evidence-based” therapy? Journal of psychological therapies in primary care, 2015 (4), 47-55.
